Zdravotní pojišťovny vydaly v roce 2017 na zdravotní péči celkem 252,2 mld. Kč. Touto částkou se tak ze dvou třetin podílely na financování zdravotní péče v České republice. Na jednoho pojištěnce bylo v daném roce vynaloženo 24,3 tisíce Kč, což bylo o téměř 2 tisíce Kč více než v roce 2010.
Za zdravotní péči v letech 2010 až 2017 zaplatily zdravotní pojišťovny celkem 1 901,4 mld. Kč, což je pětkrát více než na ni vydaly ve stejném období domácnosti.
Graf č. 3.1.1 Výdaje na zdravotní péči v Česku financované ze zdrojů zdrav. pojišťoven, 2010-2017
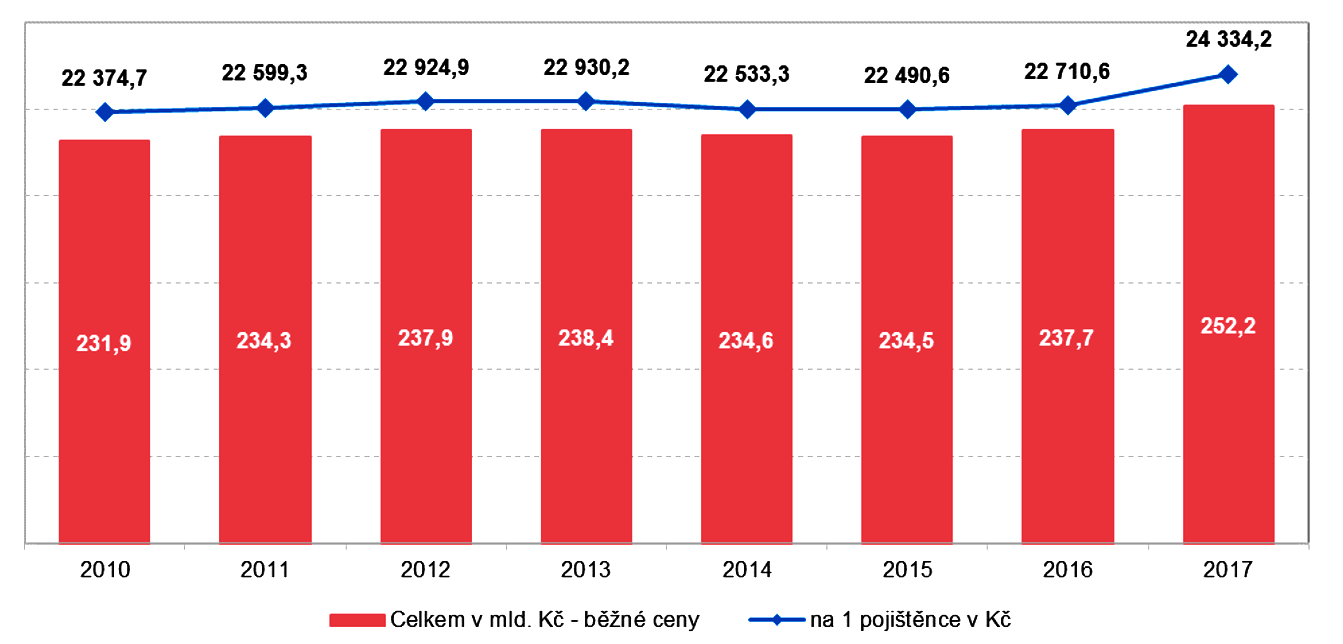
Zdroj: ČSÚ 2019, Zdravotnické účty ČR 2010–2017
V roce 2014 byl v rámci sledovaného období poprvé zaznamenán meziroční pokles výdajů na zdravotní péči financovaný z povinného zdravotního pojištění. Zatímco v roce 2013 dosáhly celkové výdaje zdravotních pojišťoven na zdravotní péči 238,4 mld. Kč, o rok později to bylo o 3,8 mld. Kč [1,6 %] méně.
V roce 2016 výdaje na zdravotní péči z veřejného zdravotního pojištění meziročně vzrostly o 3,2 mld. Kč [1,4 %] na uvedených 237,7 mld. Kč.
Rok 2017 přinesl 6% navýšení výdajů zdravotních pojišťoven na zdravotní péči
Meziroční růst nákladů na zdravotní služby byl největší od roku 2010 a to zejména v důsledku zvýšené produkce poskytovaných služeb. Jako navýšení centrové péče, zavádění nových metod léčení a zdravotnických přístrojů. A v neposlední řadě byl ovlivněn změnami v úhradové vyhlášce pro rok 2017.
Právě často diskutované léky předepisované specializovanými centry pro léčbu závažných nemocí stály zdravotní pojišťovny v roce 2017 více než 16,7 mld. Kč. Což je o 151 % (6,6 mld. Kč) více než v roce 2010.
Největší část výdajů zdravotních pojišťoven připadla v roce 2017 na ambulantní péči včetně rehabilitační
Bylo to celkem 79,4 mld. Kč [32 % z jejich celkových nákladů]. Z toho na ambulantní péči lékařů specialistů připadalo 17 %, na péči praktických lékařů nejen pro dospělé, ale i děti a dorost 8 %. A shodně více než 3 % představovala ambulantní péče stomatologů a rehabilitačních pracovníků.
Podíl lůžkové péče včetně rehabilitační a dlouhodobé zdravotní dosáhl v roce 2017 téměř třiceti procent [28 %] na celkových výdajích zdravotních pojišťoven. V absolutním vyjádření vynaložily zdravotní pojišťovny v roce 2017 na tuto lůžkovou péči 70 mld. Kč.
Výdaje na léky na recept tvořily 13 %, což odpovídalo v hodnotě 32,8 mld. +Kč. Z dlouhodobého pohledu od roku 2010 zůstávají uvedené procentní podíly bez výrazných změn.
V mezinárodním srovnání podíl výdajů na zdravotní péči v České republice financovaný z povinného zdravotního pojištění vysoce převyšuje průměr zemí EU [41 % v roce 2016].
ČR se tak řadí k zemím jako je například Německo, Slovensko, Francie či Nizozemsko. V nich jsou systémy financování zdravotní péče založeny především na zdrojích ze všeobecného zdravotního pojištění.
V sousedním Polsku tvoří povinné zdravotní pojištění 60 % a v Rakousku 44 % celkových výdajů na zdravotní péči.
Nejvíce peněz vydávají zdravotní pojišťovny dlouhodobě na léčení nemocí srdce a cév
Na celkových výdajích u jednotlivých kapitol diagnóz se podílí jednak četnost daných onemocnění v populaci. A pochopitelně také nákladnost jejich léčby. Celkově nejnákladnější skupinou onemocnění jsou dlouhodobě nemoci oběhové soustavy.
V roce 2017 na ně bylo vynaloženo 28,9 mld. Kč. Sem spadají mimo jiné ischemické choroby srdeční [např. infarkt myokardu, angina pectoris aj.] a cévní mozková příhody. Což jsou jak vysoce finančně nákladná, tak i relativně častá onemocnění. Meziroční nárůst od roku 2016 představoval až 14 %.
Zvýšení výdajů na léčbu onemocnění z uvedené kategorie bylo v tomto období zaznamenáno ve všech věkových skupinách, nejvíce však ve věkové skupině 70-79 let až o jednu pětinu.
Nemoci oběhové soustavy byly druhým nejčetnějším důvodem pro hospitalizaci. Tvořily 13 % z celkového počtu všech hospitalizovaných v nemocnicích s průměrnou ošetřovací dobou 7,6 dne. S nemocemi oběhové soustavy byli častěji hospitalizováni muži než ženy. Téměř 40 % pacientů bylo starších 75 let s průměrnou dobou hospitalizace 10,5 dne.
Graf č. 3.1.2 Výdaje zdrav. pojišť. na zdravotní péči v ČR podle diagnóz MKN-10, 2017 [v mld. Kč; %]
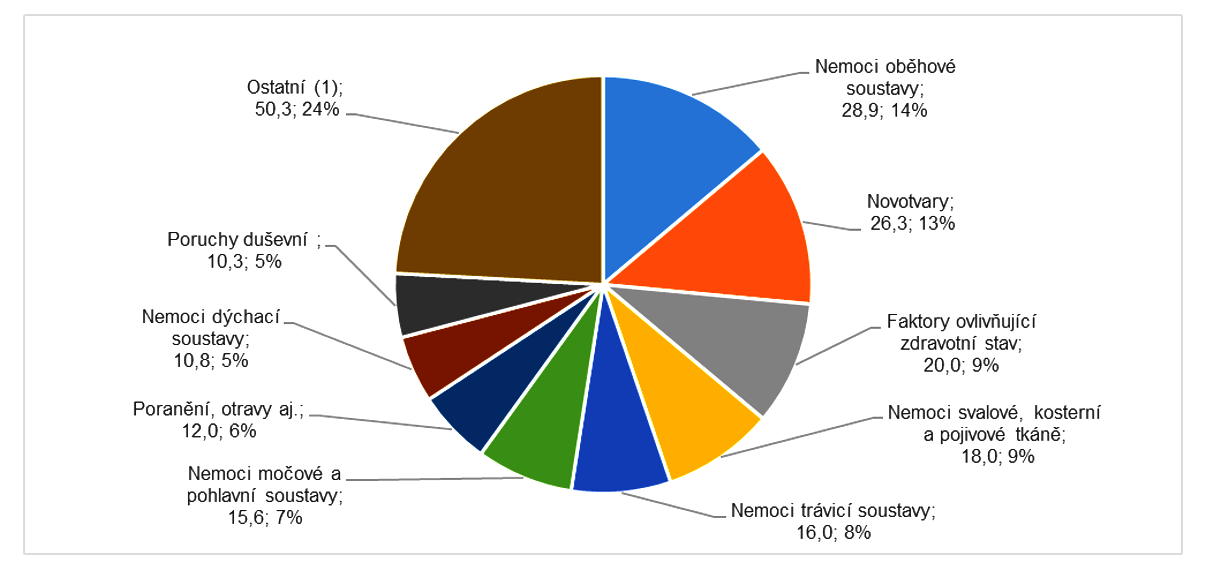
Ostatní zahrnuje výdaje na další kapitoly diagnóz v grafu neuvedené: např. nemoci nervové soustavy, nemoci oka, nemoci ucha, nemoci kůže, některé infekční a parazitární nemoci, těhotenství, porod a šestinedělí atd. Poznámka: výdaje zdravotních pojišťoven na zdravotní péči v ČR podle diagnóz MKN-10 uvedené v tomto grafu neobsahují výdaje, které není možné rozčlenit na konkrétní diagnózy [43,9 mld. Kč]. Jedná se například o kapitační platby registrujícím lékařům, návštěvní službu v rámci domácí péče, léky na recept, různé bonusy a příspěvky a také náklady pojišťoven na správu a provoz vlastních organizací.
Výdaje na onkologickou léčbu v roce 2017 dosáhly 26,3 miliard korun
Ve stejném roce poukázaly zdravotní pojišťovny na léčbu onkologických onemocnění 26,3 mld. Kč. Oproti roku 2010 se zvýšily výdaje na onkologickou léčbu o více než jednu třetinu. Nárůst výdajů na onkologickou léčbu souvisí nárůstem incidence zhoubných novotvarů v populaci a s možnostmi nových moderních léčebných i diagnostických metod. Ale i přístrojů a léčivých prostředků a jejich zaváděním do praxe.
Novotvary představovaly 7 % z celkového počtu hospitalizací s průměrným počtem ošetřovacích dní 6,3 dní a průměrným věkem u mužů 64,1 let a u žen 59,8 let.
Hospitalizačně léčené zhoubné novotvary nejčastěji postihovaly trávicí trakt [19,5 %], močové ústrojí [9,3 %], dále dýchací ústrojí [7,2 %], a prs [5,6 %].
Nejdelší průměrnou ošetřovací dobou [11,1 dne] se vyznačovala léčba leukémie. K nejnákladnějším skupinám onkologických onemocnění patří nádory trávicího ústrojí a nádory mízní a krvetvorné tkáně a nádory prsu.
Graf č. 3.1.3 Výdaje zdravotních pojišťoven v Česku podle diagnóz MKN-10 v roce 2017 [mil. Kč]
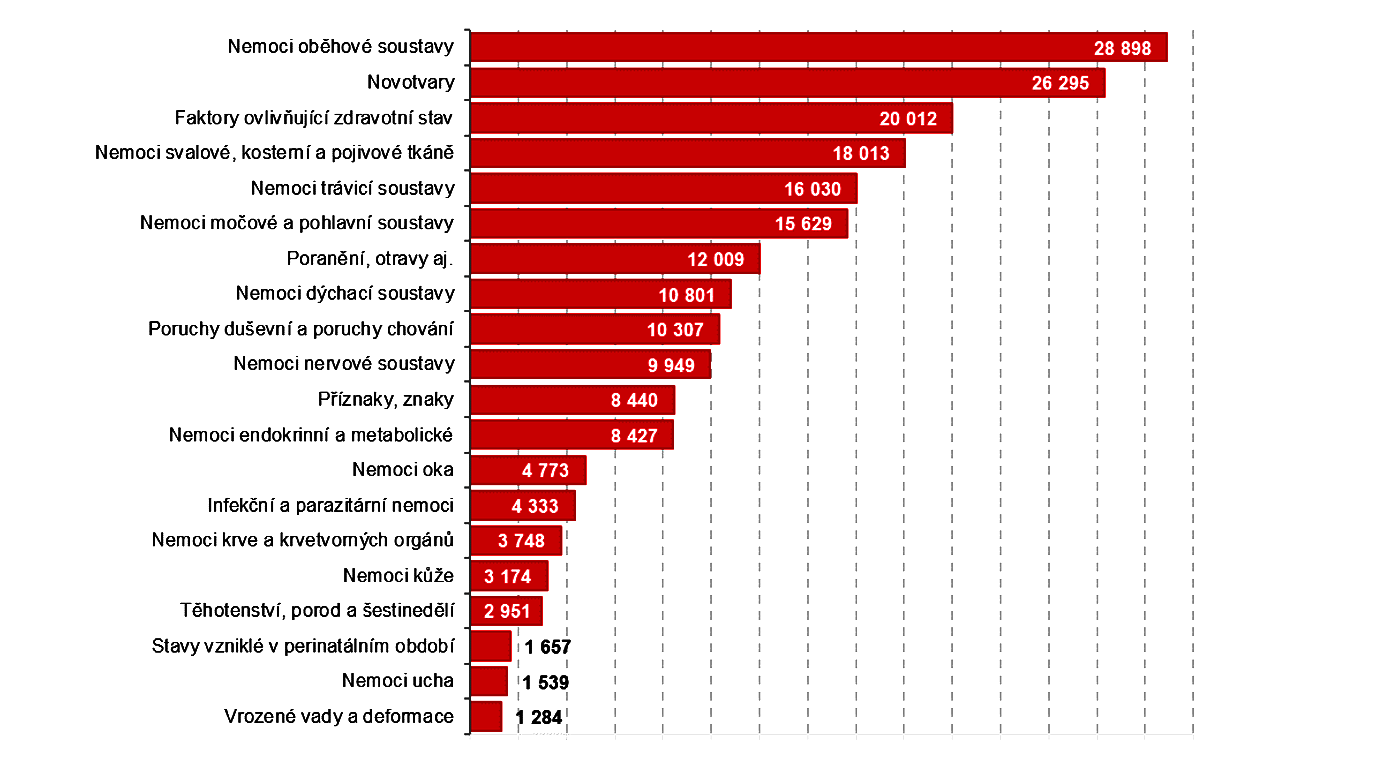
Zdroj: ČSÚ 2019, Zdravotnické účty ČR 2010 – 2017
Třetí nejnákladnější kapitolou jsou faktory ovlivňující zdravotní stav a kontakt se zdravotnickými službami [20,0 mld. Kč]. Jedná se obsahově o velmi různorodou skupinu příčin čerpání zdravotní péče.
Patří sem nejrůznější prohlídky [preventivní, zubní, gynekologické, v těhotenství, oční atd.], laboratorní vyšetření. Ale i screeningové vyšetření, očkování, lékařské pozorování, kosmetické výkony, přizpůsobení a seřízení implantovaných nebo protetických pomůcek. Také následná vyšetření po chemoterapii, dárcovství orgánů a tkání, hospitalizace novorozenců po porodu, doprovod dítěte při hospitalizaci a další.
[Podle informací ÚZIS ČR uvedená široká skupina příčin tvořila 14 % všech hospitalizaci s průměrným počtem ošetřovacích dní 5,7 v roce 2017. Velká část pobytů v nemocnici se netýká primárně nemocnosti. Nejčastěji sem spadají osoby hospitalizované za okolností souvisejících s reprodukcí, především se jednalo o hospitalizace narozených dětí. Poměrně vysoké zastoupení představovaly hospitalizace zdravých osob, které doprovázely osoby nemocné. Mezi početně významné také patří hospitalizace z důvodu provádění chemoterapie, radioterapie, paliativní či jiné lékařské péče.]
Léčba nemocí svalové a kosterní soustavy a pojivové tkáně stála v roce 2017 zdravotní pojišťovny 18 mld. Kč. Což je o dvě třetiny více než v roce 2010. Dlouhodobě se výdaje za léčbu nemocí pohybového ústrojí obecně řadí na přední místa pomyslného žebříčku.
Graf č. 3.1.4 Nejčastější příčiny úmrtí podle pohlaví a diagnóz MKN-10, 2017 [%]
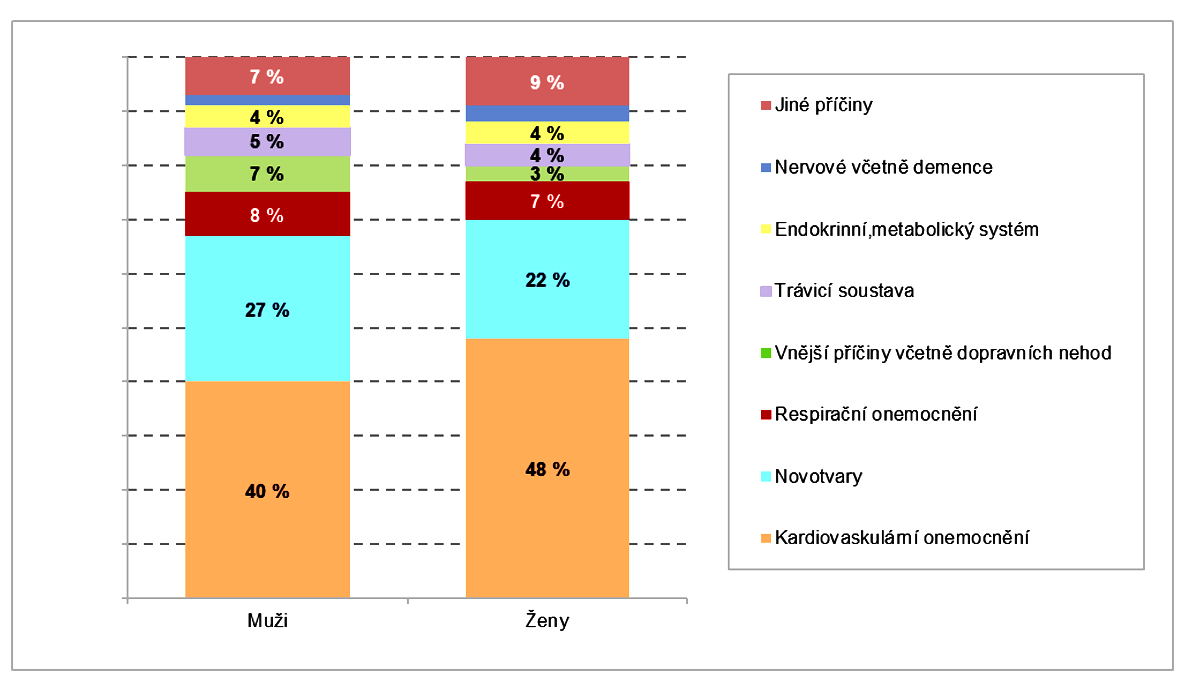 Zdroj: CSÚ 2018, Statistická ročenka ČR
Zdroj: CSÚ 2018, Statistická ročenka ČR
Celkový počet zemřelých v České republice v roce 2017 činil 111 443 osob, z toho 56 442 mužů a 55 001 žen
Podle informací ČSÚ patří kardiovaskulární onemocnění nadále k nejčastějším příčinám úmrtí v Česku u obou pohlaví. V roce 2017 byly příčinou 40 % úmrtí mužů a 48 % úmrtí žen. Nádorová onemocnění jsou stále druhou nejběžnější příčinou úmrtí. Diagnostikována byla u více než čtvrtiny zemřelých tj. zhruba u 27,3 tisíc osob, z toho bylo 27 % mužů a 22 % žen.
U mužů se novotvary týkají zejména plic, prostaty a tlustého střeva. U žen je zaznamenána nejvýznamnější část úmrtí v důsledku novotvarů plic, prsu a tlustého střeva.
Třetí nejčastější skupinou příčin smrti byly nemoci dýchací soustavy, v jejichž důsledku zemřelo v roce 2017 více než 8 tisíc osob, což je 7,8 % ze všech úmrtí u mužů a 6,7 % ze všech úmrtí u žen.
V uplynulých osmi letech procentuálně nejvíce vzrostly výdaje na léčení poranění a otrav
Od roku 2010 se v absolutních číslech nejvíce zvýšily náklady na léčení nemocí svalové a kosterní soustavy a pojivové tkáně a na kapitolu faktory ovlivňující zdravotní stav [shodně o 7,4 mld. Kč]. Ta zahrnuje různá vyšetření, poradny, hospitalizaci dětí po porodu. Ale i doprovod při hospitalizaci, laboratorní vyšetření a mnoho dalších obdobných zdravotnických úkonů.
Vysoce nadprůměrnou dynamiku v absolutních hodnotách měly již výše uvedená onkologická onemocnění [o 7 mld. Kč] i diagnózy poranění a otrav [o 5,4 mld. Kč].
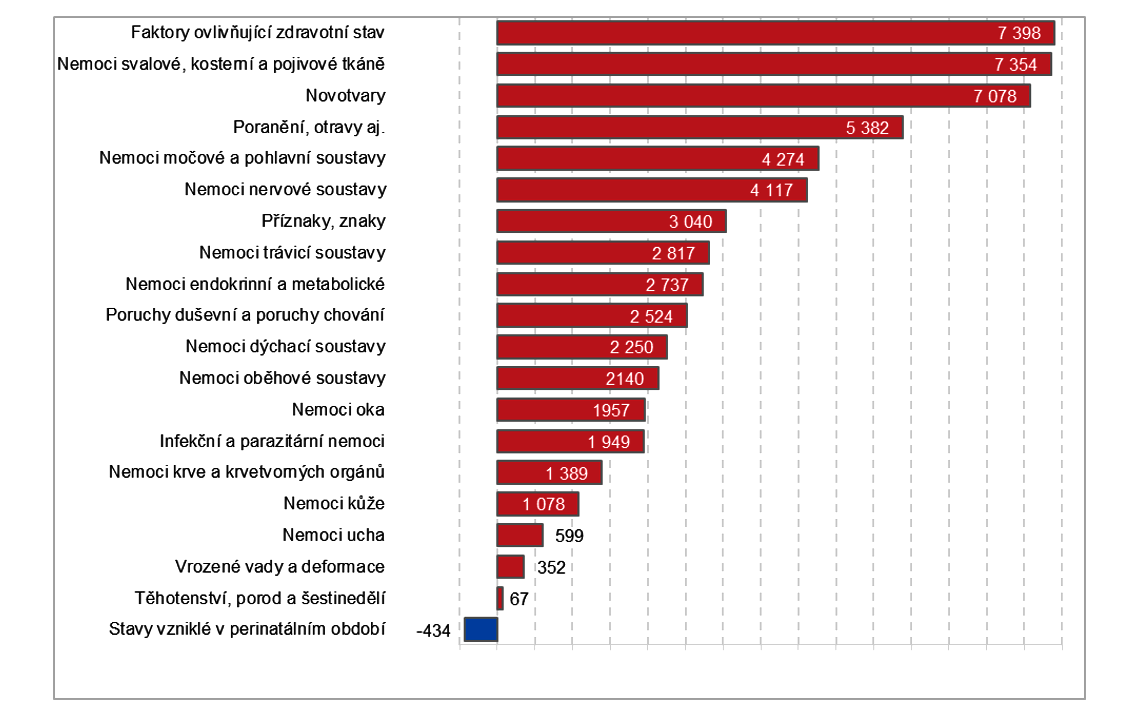
Graf č. 3.1.5 Změna výdajů zdrav. pojišťoven v Česku dle diagnóz MKN-10 mezi roky 2010 a 2017 [mil. Kč]
 Zdroj: ČSÚ 2019, Zdravotnické účty ČR 2010 – 2017
Zdroj: ČSÚ 2019, Zdravotnické účty ČR 2010 – 2017
Procentuálně mezi roky 2010 a 2017 nejvíce vzrostly výdaje na léčbu následků poranění a otrav [nárůst o 81 %], nemocí svalové a kosterní soustavy a pojivové tkáně a nemocí nervové soustavy [nárůst o 70 %].
[Podle informací ČSSZ jsou nemoci svalové a kosterní soustavy dlouhodobě druhou nejčastější příčinou pracovní neschopnosti [dále jen PN] po onemocněních dýchacích cest. V roce 2017 tvořily pětinu všech případů PN. Tyto nemoci se vyznačují poměrně dlouhou průměrnou dobou trvání jednoho případu PN, která v roce 2017 činila 65 dnů. Na celkovém počtu prostonaných dnů se nemoci svalové a kosterní soustavy podílely 30 %, což je dlouhodobě nejvyšší podíl. Z této skupiny onemocnění se na pracovní neschopnosti nejvíce podílely ze dvou třetin onemocnění zad a páteře.]
Poranění, otravy a jiné následky vnějších příčin byly v roce 2017 mezi důvody pracovní neschopnosti na třetím místě. Poranění, otravy a jiné následky vnějších příčin bylo důvodem 11 % prostonaných dnů v PN. Průměrná doba PN u této skupiny činila 52 dní. Nejvíce případů PN z této skupiny příčin způsobily zlomeniny končetin vymknutí a natažení kloubních vazů.
Ke snížení výdajů pojišťoven na zdravotní péči mezi roky 2010 a 2017 došlo u kapitoly stavy vzniklé v perinatálním období o 21 %
V případě diagnózy stavy vzniklé v prenatálním období je poměrně výrazný relativní pokles dán také nízkou absolutní výší výdajů zdravotních pojišťoven na tento druh zdravotní péče. Nevelké absolutní snížení tak způsobí významný procentuální pokles. Jistý vliv zde může mít mimo jiné i celkový pokles počtu narozených dětí v tomto období, který se snížil ze 117 tisíc v roce 2010 na 115 tisíc v roce 2017.
U dětí jde nejvíce peněz na léčbu nemocí dýchacích cest a stavů vzniklých v perinatálním období
Následující graf č. 3.1.6 přináší přehled nejnákladnějších kapitol diagnóz z roku 2017 ve třech základních věkových skupinách. Ve věkových skupinách 15 – 64 let a 65 a více let je výčet nejnákladovějších skupin diagnóz téměř totožný a mění se mírně pouze jejich pořadí. Nejmarkantnější rozdíl podle věku je ve výdajích zdravotních pojišťoven na léčení nemocí kardiovaskulárního systému.
Ve věkové skupině 65+ tvoří téměř pětinu výdajů zdravotních pojišťoven na zdravotní péči, zatímco ve skupině 15 – 64 let se jedná o 8 %.
Z hlediska struktury příčin nemocnosti jsou stále nemoci oběhové soustavy nejčastějším důvodem pro hospitalizaci a také nejčastější příčinou úmrtí. Podle demografické statistiky ČR umírá polovina seniorů starších 65 let na nemoci oběhové soustavy – zejména na infarkt myokardu a cévní onemocnění. Ve středním věku jsou nejčastějšími příčinami úmrtí zhoubné novotvary.
U dětí do 14 let je výčet finančně nejnáročnějších diagnóz z hlediska výdajů zdravotních pojišťoven odlišný. Jedná se zejména o nemoci dýchací soustavy a stavy vzniklé v perinatálním období. Což je pravděpodobně ovlivněno nárůstem počtu předčasně narozených dětí s nízkou či velmi nízkou porodní hmotností.
Graf č. 3.1.6 Výdaje zdrav. pojišťoven v Česku podle věkových skupin a diagnóz MKN-10, 2017 [%]

Poznámka: výdaje zdravotních pojišťoven na zdravotní péči v ČR podle diagnóz MKN-10 uvedené v tomto grafu neobsahují výdaje, které není možné rozčlenit na konkrétní diagnózy. Jedná se například o kapitační platby registrujícím lékařům, návštěvní službu v rámci domácí péče, léky na recept, různé bonusy a příspěvky a také náklady pojišťoven na správu a provoz vlastních organizací
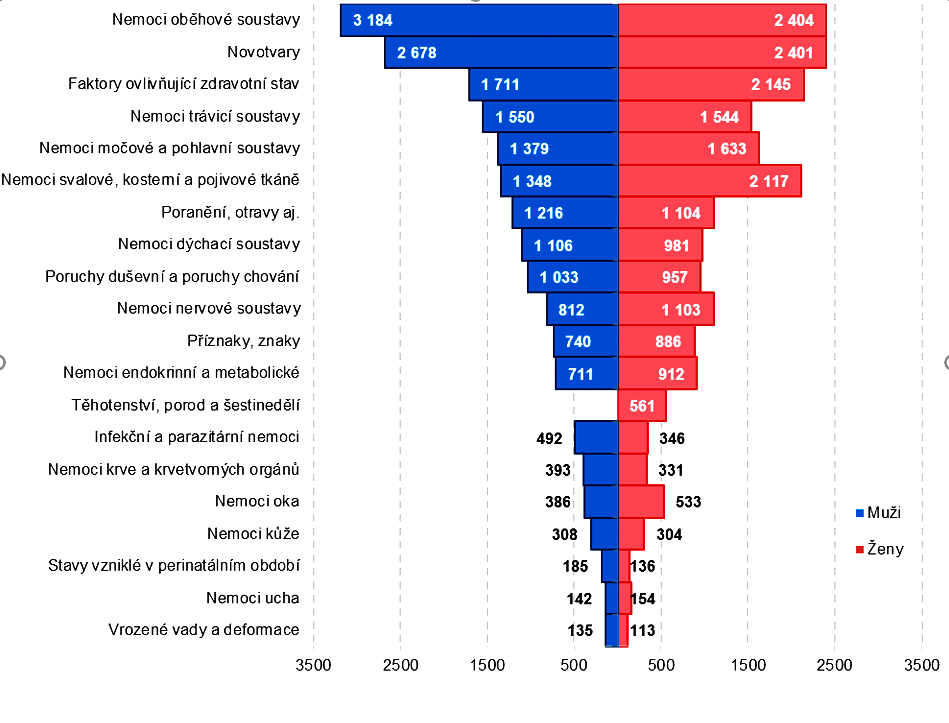
Výrazně vyšší jsou výdaje na léčení nemocí oběhové soustavy u mužů než u žen
Graf č. 3.1.7 podává přehled o průměrných výdajích zdravotních pojišťoven podle diagnóz přepočtených na jednoho pojištěnce daného pohlaví. Je zde patrná převaha výdajů na zdravotní péči o ženy u nemocí svalové a kosterní soustavy. Ty se nejčastěji objevují ve vyšším věku, kdy ženy početně muže převyšují, ale také u diagnóz ze skupiny faktory ovlivňující zdravotní stav [častěji své děti v nemocnici doprovází ženy]. Také u nemocí močové a pohlavní soustavy a nemocí nervové soustavy jsou průměrné výdaje pojišťoven vyšší u žen než u mužů.
Naopak vyšší výdaje pojišťoven na zdravotní péči o muže jsou zaznamenány u onemocnění oběhové soustavy a mírně také u novotvarů. I v tomto případě odrážejí průměrné náklady jak četnost onemocnění, která může být pro muže a ženy různá, tak i nákladnost léčby.
Při tom v jedné skupině diagnóz často najdeme diagnózy typické jak pro muže, tak pro ženy, které se svou frekvencí i nákladností léčby mohou velmi lišit.
Graf č. 3.1.7 Výdaje zdrav. pojišť. v Česku na 1 pojištěnce podle pohlaví a diagnóz MKN-10, 2017 [Kč]
 Zdroj: ČSÚ 2019, Zdravotnické účty ČR 2010 – 2017
Zdroj: ČSÚ 2019, Zdravotnické účty ČR 2010 – 2017
Nejvíce peněz vydaly zdrav. pojišť. na péči o muže ve věku 65 – 69 let
Z celkových výdajů zdravotních pojišťoven na zdravotní péči připadlo zhruba 48 % na péči o muže a 52 % na péči o ženy.
Vyšší výdaje na zdravotní péči o muže než na péči o ženy byly v roce 2017 pojišťovnami evidovány ve věkových skupinách 0 – 14 a 50 – 74 let. V ostatních věkových skupinách byly vyšší výdaje na zdravotní péči o ženy než o muže. U mužů se nejvyšší částka objevuje ve věkové skupině 65-69 let, u žen pak ve věkové skupině 70 – 74 let.
V porovnání s rokem 2010 se celkové výdaje zdravotních pojišťoven na zdravotní péči v roce 2017 zvýšily o více než 20 miliard Kč. Největší absolutní nárůst výdajů pojišťoven na zdravotní péči byl mezi lety 2010 a 2017 zaznamenán u obou pohlaví ve věkové skupině 70 až 74 let.
V této kategorii došlo ve sledovaném období k výraznému nárůstu počtu obyvatel. A zároveň se jedná o věkovou skupinu, kde je tradičně vysoká míra nemocnosti.
Tab. č. 3.1.1 Výdaje zdrav. pojišť. na zdravotní péči v ČR podle věku a pohlaví, 2010 a 2017 [mil. Kč]
| Ukazatel | 2010 | 2017 | Index 2017/2010 | ||||||
| Věková skupina | Muži | Ženy | Celkem | Muži | Ženy | Celkem | Muži | Ženy | Celkem |
| 0-4 | 5 256 | 4 072 | 9 328 | 5 466 | 4 350 | 9 816 | 104,0 | 106,8 | 105,2 |
| 5-10 | 2 716 | 2 188 | 4 904 | 3 161 | 2 546 | 5 707 | 116,4 | 116,3 | 116,4 |
| 10-14 | 2 584 | 2 627 | 5 211 | 2 926 | 2 627 | 5 553 | 113,2 | 100,0 | 106,6 |
| 15-19 | 2 964 | 3 385 | 6 349 | 2 564 | 2 908 | 5 472 | 86,5 | 85,9 | 86,2 |
| 20-24 | 2 831 | 3 673 | 6 504 | 2 444 | 3 308 | 5 753 | 86,3 | 90,1 | 88,4 |
| 25-29 | 3 503 | 5 446 | 8 949 | 3 456 | 5 239 | 8 695 | 98,7 | 96,2 | 97,2 |
| 30-34 | 4 650 | 7 589 | 12 239 | 4 121 | 5 605 | 9 726 | 88,6 | 73,9 | 79,5 |
| 35-39 | 4 780 | 5 975 | 10 755 | 4 777 | 6 405 | 11 182 | 99,9 | 107,2 | 104,0 |
| 40-44 | 5 368 | 5 759 | 11 127 | 6 133 | 7 382 | 13 514 | 114,2 | 128,2 | 121,5 |
| 45-49 | 5 499 | 6 229 | 11 728 | 6 435 | 6 897 | 13 333 | 117,0 | 110,7 | 113,7 |
50-54 |
8 201 | 8 664 | 16 865 | 8 025 | 7 687 | 15 712 | 97,8 | 88,7 | 93,2 |
| 55-59 | 10 631 | 10 095 | 20 726 | 9 219 | 8 260 | 17 479 | 86,7 | 81,8 | 84,3 |
| 60-64 | 13 828 | 11 523 | 25 351 | 13 626 | 10 660 | 24 286 | 98,5 | 92,5 | 95,8 |
| 65-69 | 11 282 | 11 942 | 23 224 | 15 524 | 13 390 | 28 914 | 137,6 | 112,1 | 124,5 |
| 70-74 | 8 650 | 10 182 | 18 832 | 14 436 | 14 017 | 28 453 | 166,9 | 137,7 | 151,1 |
| 75-79 | 7 730 | 9 707 | 17 437 | 9 241 | 10 923 | 20 164 | 119,6 | 112,5 | 115,6 |
| 80-84 | 5 092 | 8 071 | 13 163 | 5 829 | 8 862 | 14 691 | 114,5 | 109,8 | 111,6 |
| 85+ | 2 772 | 6 435 | 9 207 | 4 199 | 9 522 | 13 721 | 151,5 | 148,0 | 149,0 |
| Výdaje celkem | 108 332 | 123 557 | 231 889 | 121 581 | 130 587 | 252 169 | 112,2 | 105,7 | 108,7 |
Zdroj: ČSÚ 2019, Zdravotnické účty ČR 2010 – 2017
K největšímu poklesu naopak došlo u výdajů na zdravotní péči o muže ve věkové skupině 15 – 24 let [o 14 %], což je důsledek snížení počtu mužů ve věku 15 – 24 let o jednu čtvrtinu v porovnání s rokem 2010. Výdaje na péči o ženy v kategorii 30 – 34 let poklesly o 26 %, což může být do jisté míry ovlivněno také poklesem počtu žen v dané věkové skupině.
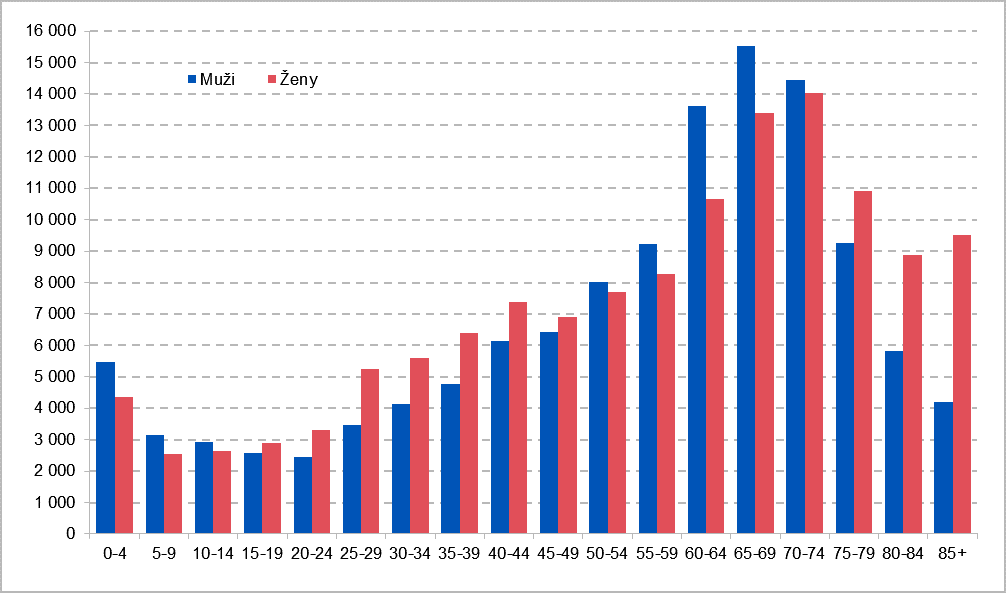
Graf č. 3.1.8 Výdaje zdrav. pojišť. na zdravotní péči v Česku podle věku a pohlaví v roce 2017 [mil. Kč]
Zdroj: ČSÚ 2019, Zdravotnické účty ČR 2010 – 2017
Výdaje na léčení žen jsou v průměru o 4,3 % vyšší než na léčení mužů
Obecně lze říci, že výdaje na zdravotní péči rostou spolu s věkem a v jednotlivých věkových skupinách se jejich výše liší i v závislosti na pohlaví. Důvodem je čerpání velmi odlišné zdravotní péče u každé věkové skupiny.
Poměrně vysoké výdaje na jednoho pojištěnce jsou vykazovány v nejmladší věkové skupině dětí do 4 let. To je dáno nákladnější péčí o novorozence [každý novorozenec je po porodu hospitalizován], zejména u předčasně narozených dětí.
U mladších ročníků obou pohlaví jsou často průměrné výdaje na jednoho pojištěnce v dané věkové skupině ovlivněny očkovacím kalendářem. Nabídkou na nepovinná očkování nebo preventivními programy.
V následujících věkových skupinách se u mužů do 39 let hodnota průměrných ročních výdajů na jednoho pojištěnce pohybuje kolem 10,7 tisíc Kč. Od 40. roku věku se průměrné výdaje na zdravotní péči zvyšují s narůstajícím věkem.
U dívek a žen od 5 do 24 let činily průměrné roční výdaje 11,4 tisíc Kč
Výdaje na zdravotní péči na jednu pojištěnou ženu v poměrně široké věkové skupině 25 – 44 let dosáhly v roce 2017 v průměru 16,7 tisíc Kč a jsou výrazně vyšší než v případě mužů. Důvod je, že tato věková skupina žen čerpá často zdravotní péči také v souvislosti s těhotenstvím a mateřstvím. Od 45 let výše se každoročně výdaje na péči o zdraví zvyšují jak u mužů, tak i u žen.
Celkově byly v roce 2017 průměrné výdaje zdravotních pojišťoven na jednu pojištěnou ženu [24 838 Kč] o 4,3 % vyšší než průměrné výdaje na jednoho pojištěného muže [23 815 Kč].
Průměrné výdaje na jednu pojištěnou ženu vzrostly mezi roky 2010 a 2017 o 5,9 %. Výdaje na jednoho muže se zvýšily ve stejném období o 12 %. K největšímu nárůstu průměrných výdajů došlo u žen ve věku 35 – 39 let o 14,6 %. A u mužů ve věkové skupině 45 – 49 let o 12,5 %.
Naopak nejvíce se za toto osmileté období snížily průměrné výdaje u žen ve věkové skupině 50 – 54 let o 10,1 % a u mužů ve věku 40 – 44 let o 11,5 %.
Tabulka č. 3.1.2 Výdaje zdrav. pojišť. v ČR na 1 pojištěnce podle věku a pohlaví, 2010 a 2017 [v Kč]
| Věková skupina | 2010 | 2017 | Index 2017/2010 | ||||||
| Muži | Ženy | Celkem | Muži | Ženy | Celkem | Muži | Ženy | Celkem | |
| 0-4 | 17 666 | 14 361 | 16 014 | 19 311 | 16 172 | 17 741 | 109,3 | 112,6 | 110,8 |
| 5-9 | 11 156 | 9 514 | 10 335 | 10 654 | 8 978 | 9 816 | 95,5 | 94,4 | 95,0 |
| 10-14 | 11 014 | 11 822 | 11 418 | 11 281 | 10 689 | 10 985 | 102,4 | 90,4 | 96,2 |
| 15-19 | 9 667 | 11 659 | 10 663 | 10 935 | 13 159 | 12 047 | 113,1 | 112,9 | 113,0 |
| 20-24 | 8 345 | 11 412 | 9 879 | 8 921 | 12 905 | 10 913 | 106,9 | 113,1 | 110,5 |
| 25-29 | 9 618 | 15 907 | 12 763 | 10 179 | 16 457 | 13 318 | 105,8 | 103,5 | 104,3 |
| 30-34 | 10 281 | 17 854 | 14 068 | 11 573 | 16 806 | 14 189 | 112,6 | 94,1 | 100,9 |
| 35-39 | 10 922 | 14 566 | 12 744 | 11 643 | 16 694 | 14 168 | 106,6 | 114,6 | 111,2 |
| 40-44 | 15 088 | 17 168 | 16 128 | 13 349 | 16 953 | 15 151 | 88,5 | 98,8 | 93,9 |
45-49 |
15 761 | 18 675 | 17 218 | 17 739 | 19 998 | 18 868 | 112,5 | 107,1 | 109,6 |
| 50-54 | 23 815 | 25 436 | 24 626 | 23 033 | 22 858 | 22 945 | 96,7 | 89,9 | 93,2 |
| 55-59 | 28 516 | 26 057 | 27 287 | 29 958 | 26 859 | 28 408 | 105,1 | 103,1 | 104,1 |
| 60-64 | 39 756 | 30 036 | 34 896 | 40 496 | 29 655 | 35 075 | 101,9 | 98,7 | 100,5 |
| 65-69 | 45 612 | 40 172 | 42 892 | 49 214 | 36 680 | 42 947 | 107,9 | 91,3 | 100,1 |
| 70-74 | 54 245 | 47 241 | 50 743 | 60 486 | 45 621 | 53 054 | 111,5 | 96,6 | 104,6 |
| 75-79 | 62 624 | 50 086 | 56 355 | 65 608 | 53 041 | 59 325 | 104,8 | 105,9 | 105,3 |
| 80-84 | 65 217 | 53 670 | 59 444 | 70 471 | 61 268 | 65 869 | 108,1 | 114,2 | 110,8 |
| 85+ | 68 462 | 60 030 | 64 246 | 70 829 | 68 107 | 69 468 | 103,5 | 113,5 | 108,1 |
| Celkem | 21 267 | 23 445 | 22 356 | 23 815 | 24 838 | 24 327 | 112,0 | 105,9 | 108,8 |

















