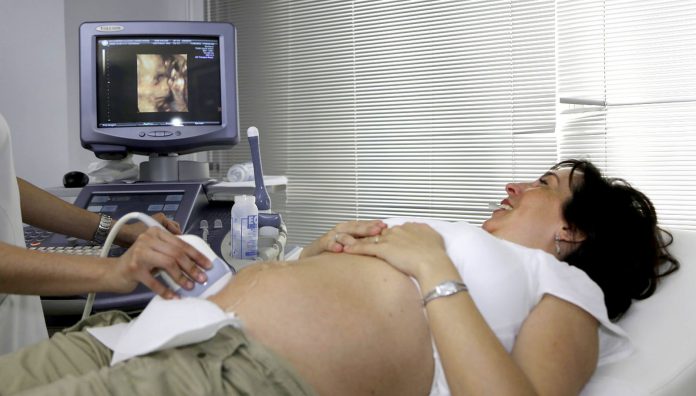
Tři ultrazvuková vyšetření podstupují ženy s nerizikovou graviditou. Tato ultrazvuková vyšetření plně hradí zdravotní pojišťovna. Za ostatní už si těhotné připlácí.
Úhrada ultrazvukových vyšetření z veřejného zdravotního pojištění vychází z doporučených postupů České gynekologické a porodnické společnosti České lékařské společnosti Jana Evangelisty Purkyně [ČGPS ČLS JEP]. [„Zásady dispenzární péče ve fyziologickém těhotenství“ a „Pravidelná ultrazvuková vyšetření v průběhu prenatální péče.]
Doporučené postupy stanovují minimální doporučený obsah i frekvenci vyšetření. Taková ultrazvuková vyšetření se považují za standardní péči o těhotnou ženu s nízkým rizikem. Dodržují se u každé gravidní ženy, pokud neexistují jiné závažné důvody. Pokud by se během těhotenství nějaké komplikace objevily, pak se přistupuje k dalším krokům v péči o těhotnou ženu. Ta může na doporučení ošetřujícího lékaře absolvovat i další ultrazvuková vyšetření, která jsou hrazena z veřejného zdravotního pojištění.
Tři ultrazvuková vyšetření
Těhotné ženy s nízkým rizikem [tj. normálním, nekomplikovaným těhotenstvím] mají z veřejného zdravotního pojištění plně hrazena celkem tři ultrazvuková vyšetření. Ty využívají těhotné ženy bez rizikových faktorů v jejich anamnéze a zároveň mají výsledky všech klinických a laboratorních vyšetření během gravidity bez abnormálních nálezů.
První ultrazvukové vyšetření se provádí do 14. týdne těhotenství. Během něj se zjišťuje počet plodů, vitalita plodu a také je určen termín porodu.
Druhé plně hrazené ultrazvukové vyšetření je tzv. screening. Ten slouží k včasnému záchytu patologií plodu. Standardně se provádí ve 20. až 22. týdnu těhotenství. Hodnotí se vitalita plodu, biometrie, je odhadována hmotnost plodu, morfologie plodu, lokalizace placenty, množství plodové vody.
Třetí a poslední ultrazvukové vyšetření u běžně prosperujícího těhotenství se provádí ve 30. až 32. týdnu gravidity. Gynekolog hodnotí vitalitu a polohu plodu, jeho hmotnost, lokalizaci placenty, množství plodové vody a jiné ukazatele.
Další ultrazvuková vyšetření, která překračují rámec dispenzární péče o těhotnou ženu s nízkým rizikem si už musí dotyčná hradit sama.
Nad rámec standardní péče
Ošetřující gynekolog by měl těhotnou ženu informovat o dalších možnostech a metodách screeningu. I o jeho poskytovatelích a nákladech na ně. Je pak na každé ženě, zdali nehrazená ultrazvuková vyšetření během svého těhotenství využije.
Nadstandardní ultrazvuková vyšetření – nehrazená z veřejného zdravotního pojištění
- Kombinovaný screening v I. trimestru těhotenství, neboli prvotrimestrální biochemický a ultrazvukový screening. Zdravotní pojišťovny na něj často přispívají ze svých fondů prevence.
- Podrobné hodnocení morfologie plodu při ultrazvukovém vyšetření ve 20.–22. týdnu těhotenství. Podrobnější vyšetření nad rámec základního hrazeného screeningového ultrazvukového vyšetření.
- Ultrazvukový screening růstové restrikce plodu ve 36.–37. týdnu těhotenství.
Tato vyšetření jsou ale vždy poskytována po dohodě mezi těhotnou ženou a lékařem a jsou přímo hrazena pacientkou na základě nabídnuté ceny.
Nárok na širší spektrum vyšetření
Odlišná pravidla pro úhradu ultrazvukových vyšetření z veřejného zdravotního pojištění se vztahují na prenatální péči o těhotné se zvýšeným rizikem. Mezi riziková patří například vícečetná těhotenství, péče o těhotnou s gestačním diabetem, s embolií, s děložními myomy. V takových případech nelze četnost hrazených ultrazvukových vyšetření pevně stanovit. Jejich počet a termín určuje ošetřující gynekolog s tím, že indikovaná vyšetření těhotné ženě hradí z veřejného zdravotního pojištění.
Do této skupiny patří i úhrada výkonů superkonziliárního ultrazvukového vyšetření v průběhu prenatální péče a specializovaného prenatálního echokardiografického vyšetření.
–VRN–