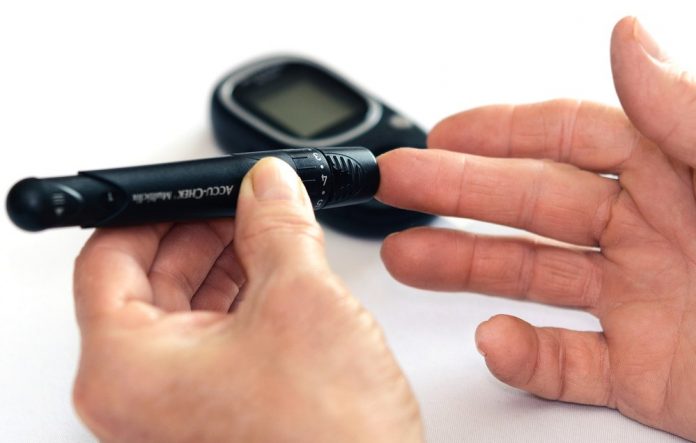
Pacientů s diabetem 2. typu v ČR každoročně přibývá. Před dvěma lety překročil jejich počet jeden milion. V roce 2030 jich pak může být podle odhadů až 1,3 milionu. S rostoucími počty diabetiků rostou i náklady na léčbu a sociální podpory. K udržitelnosti pomůže včasná diagnostika, efektivní léčba a režimová opatření.
V roce 2012 evidovali čeští lékaři zhruba 903 960 pacientů s diabetem 2. typu. O šest let později už jejich počet přesáhl jeden milion a v roce 2030 by jich při současném trendu mohlo být až 1,3 milionu. Mezinárodní federace pro diabetes [IDF] navíc tvrdí, že zhruba polovina lidí s vysokou hladinou cukru v krvi o svém zdravotním problému ani neví. Další nedobrá zpráva je, že se výrazně snižuje věk pacientů s diabetem 2. typu.
„Aktuální problém je, že do diabetologických ordinací přicházejí stále mladší ročníky, kterým je diabetes 2. typu diagnostikován. Výjimkou nejsou už ani pacienti ve věku kolem 30 let. Což bylo v minulosti spíše raritou,“ říká Eva Račická z diabetologické a interní ambulance v Ostravě.
Naděje na obrat co do počtu diabetiků a jejich věku jsou však podle ní mizivé. Diabetes 2. typu totiž úzce souvisí s nadváhou a obezitou. A počty obézních dospělých i obézních dětí v Česku trvale narůstají.
Moderní léky nejsou špatným řešením
Dobrá zpráva je, že v posledních letech se na český trh dostávají moderní léky na léčbu diabetu. Ty pacientům přinášejí úlevu a navíc jsou i jednoduše aplikovatelné.
„Léky v diabetologii přinesly vedle snížení glykemie i další významný benefit a tím je neglykemický ochranný vliv na cévy. Navíc podporují vylučování cukru do moče, snižují hmotnost, snižují krevní tlak. Zároveň nevedou k nebezpečně nízké hodnotě cukru v krvi, a především snižují riziko srdečního selhání a tím i celkovou kardiovaskulární mortalitu,“ vysvětluje výhody nových léků Eva Račická.
Inovativní léčba cukrovky tak zlepšuje výsledky léčby a pacienti mohou žít běžný život bez výraznějších omezení. Ti, co byli kvůli nemoci vyřazeni z pracovního procesu se do něj zase vracejí. Právě složitá aplikace dříve většinu diabetiků vyřazovala z práce, čímž se mimo jiné dostávali i do sociální izolace.
„Aplikace léčby dnes probíhá mnohem snáze. A to i v průběhu pracovního procesu. Kombinace různých tříd léčiv do jedné pilulky značně zjednodušila dávkování. Přispěla k důkladnějšímu dodržování léčebného režimu, a tím i k větší efektivitě léčby,“ říká výkonný ředitel Asociace inovativního farmaceutického průmyslu [AIFP] Jakub Dvořáček.
Délka přežití diabetiků se prodlužuje
Statistická data ukazují i na postupné prodlužování délky života diabetiků. Mezi lety 2012 a 2018 narostla očekávaná doba dožití napříč všemi věkovými skupinami. Ve skupině 20letých pacientů činil nárůst 3,7 roku, u 30letých zhruba o měsíc méně, u 50letých se život prodloužil o 2,8 roku a 70letým o 1,8 roku. Výsledky studie Inovace pro život ukazují i na zkracování doby hospitalizace u diabetiků.
„V roce 2010 bylo hospitalizováno 21 038 lidí, zatímco o osm let později 14 444. Celkový počet hospitalizovaných pacientů se za období 2010–2017 snížil o 28 406, většina hospitalizací je navíc kratších než jeden týden,” vysvětluje Jakub Dvořáček.
Dodává, že relativně vyšší náklady inovativní léčby diabetiků 2. typu kompenzuje kromě délky dožití a klesajícího trendu hospitalizací také delší práceschopnost pacientů. Zůstávají totiž déle ekonomicky aktivní bez potřeby pobírat invalidní důchod.
„Přestože bude počet pacientů s diabetem dlouhodobě růst, díky inovativní léčbě bude tempo nárůstu výdajů na invalidní důchody výrazně pomalejší. V roce 2030 by díky inovativním lékům mohl stát ušetřit až 40 milionů korun za rok na vyplacených invalidních důchodech diabetiků,” shrnuje.
Úspěch přinášejí i režimová opatření
Diabetes neboli cukrovka 2. typu je metabolické onemocnění, které je většinou navázáno na další zdravotní potíže. Jako je vysoký krevní tlak, postižení nervů, očí a často i ledvin. V praxi bývá příčinou vzniku hnisavých diabetických vředů většinou na dolních končetinách. Podle údajů z roku 2016 lékaři amputovali dolní končetiny téměř deseti tisícům diabetikům. Avšak k nejvíce přidruženým nemocem diabetiků patří srdečně cévní nemoci.
„Diabetikům nejčastěji zkracují život srdečně cévní choroby. Jakmile je diabetes 2. typu diagnostikován, nemoc sama o sobě ho posune do stadia srdečně cévního rizika,“ vysvětluje Eva Račická.
Podle ní polovina diabetiků v Česku ročně umírá právě na nemoci srdce a cév, což je podle odborníků největší potíž při léčbě diabetu 2. typu. Štěstím v neštěstí se tak stávají nové léky, které významně snižují riziko nebezpečného srdečního selhání. Lidé s diabetem se tak hlavně díky nim dožívají vyššího věku.
Na závěr je třeba upozornit, že i přes výrazný posun v léčbě, leží nejtěžší břímě na pacientovi samotném. Výsledky léčby pozitivně ovlivní především změna životosprávy. To znamená, pravidelný pohyb, umírněná konzumace živočišných tuků, sladkých pokrmů a absence alkoholu a tabáku.
Státní výdaje spojené s léčbou diabetiků
Rostoucí počty diabetiků znamenají mimo jiné také rostoucí náklady pro zdravotní a sociální systém. Zvyšují se výdaje na léčbu diabetu, hospitalizace pacientů, ale i výplaty nemocenských dávek, invalidních či předčasných důchodů. Výdaje na léčbu cukrovky 2. typu dosáhly v roce 2018 cca 53 miliard korun. Při současném rostoucím trendu počtu nově nemocných, který bude navíc umocněn stárnutím silných populačních ročníků, se mohou náklady na léčbu diabetu a další výdaje s ním spojeným vyšplhat až na 63 miliard korun.
–RED–